Anafylaktický šok
Anafylaktický šok je závažnou, rychle nastupující alergickou reakcí, která může způsobit i smrt.[1] Typicky se projevuje řadou symptomů, mezi něž patří svědivá vyrážka, dušení a nízký krevní tlak. K běžným příčinám patří bodnutí či štípnutí hmyzem nebo požití některých potravin a léků.
Anafylaktický šok je způsoben uvolněním histaminu a dalších mediátorů z bílých krvinek většinou jako reakce na alergen. Prvním nezbytným krokem je nitrosvalové podání adrenalinu, jež je doprovázeno dalšími pomocnými opatřeními. V celosvětovém měřítku se anafylaktický šok projeví u přibližně 0,05–2 % lidí.
Příznaky
editovatAnafylaktický šok se projevuje mnoha příznaky trvajícími po dobu několika minut až hodin;[2][3] začíná od 5 do 30 minut po nitrožilní aplikaci a do 2 hodin po pozření potravin.[4] Mezi nejčastěji zasažené oblasti patří kůže (80–90 %), dýchací soustava (70 %), trávicí soustava (30–45 %), srdce a cévní soustava (10–45 %) a centrální nervová soustava (10–15 %);[3] obvykle jsou postiženy dvě a více oblastí.[5]. Život ohrožující je především dušení a pokles krevního tlaku.
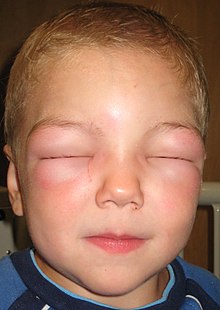
Kůže
editovatMezi typické symptomy patří kopřivka postihující celé tělo, svědění a zčervenání či otok rtů.[6] Tyto symptomy mohou u pacientů trpících otokem nebo angioedémem vyvolat spíše pocit pálení kůže než svědění.[4] K otoku jazyka či hrdla dochází přibližně ve 20 % případů.[7] V dalších případech se může objevit rýma a otok spojivek.[8] Rovněž může dojít ke zmodrání kůže v důsledku nedostatku kyslíku.[8]
Dýchací soustava
editovatVlivem změny průsvitu dýchacích cest dochází ke zhoršení dýchání, sípání či stridoru.[6] Sípání je obvykle zapříčiněno křečemi průduškových svalů,[9] zatímco stridor souvisí s ucpáním horních cest dýchacích v důsledku otoku.[8] Pacient může také trpět chrapotem, bolestivým polykáním či kašlem.[4]
Krevní oběh
editovatPři anafylaktickém šoku dochází k roztažení většiny cév, úniku tekutiny do tkání a tím k poklesu krevního tlaku. Zatímco ke zvýšení tepové frekvence běžněji dochází v důsledku nízkého krevního tlaku,[8] u 10 % případů je popisován Bezold-Jarischův reflex, kdy je také zpomalení srdeční frekvence dáváno do souvislosti s nízkým krevním tlakem.[10] Pokles krevního tlaku nebo šok (buď distributivní nebo kardiogenní) může způsobit pocit závrati nebo ztrátu vědomí.[9] Ojediněle může být velmi nízký krevní tlak jediným příznakem anafylaktického šoku.[7]
Následkem anafylaktického šoku může docházet ke spasmu koronární tepny s následným infarktem myokardu, k arytmii či zástavě srdce.[3][5] U osob s onemocněním srdce je riziko srdeční zástavy vlivem anafylaktického šoku vyšší.[9] Koronární spasmus souvisí s přítomností buněk uvolňujících histamin v srdci.[9]
Ostatní
editovatSymptomy postihující zažívací a trávicí trakt mohou zahrnovat křečovitou bolest břicha, průjem a zvracení.[6] Může docházet ke zmatenosti, ztrátě kontroly močového měchýře nebo k bolestem v pánevní oblasti podobným děložním křečím.[6][8] Rozšíření cév mozku může vést k bolestem hlavy.[4] Rovněž jsou popisovány pocity úzkosti nebo „blížící se zkázy“.[5]
Příčiny
editovatK anafylaktickému šoku může dojít v reakci na téměř jakoukoli cizí látku.[11] Mezi běžné spouštěcí faktory patří jed při bodnutí či štípnutí hmyzem, potraviny a léky.[10][12] Potraviny jsou nejběžnějším spouštěcím faktorem u dětí a mladých dospělých osob, zatímco léky a bodnutí či štípnutí hmyzem jsou častější u starších dospělých.[5] Mezi méně běžné příčiny patří fyzické faktory, biologické činitele (například sperma), latex, hormonální změny, přísady do potravin (například glutamát sodný), potravinářská barviva a místně aplikované léky.[8] Fyzické faktory, jako například cvičení (cvičením vyvolaný anafylaktický šok) nebo teplota (horko či chlad), mohou rovněž působit jako spouštěcí faktory prostřednictvím přímého účinku na mastocyty.[5][13] Případy anafylaxe vyvolané cvičením jsou často spojovány s požitím určitých potravin.[4] U 32–50 % případů zůstává příčina neznámá; v takovém případě hovoříme o „idiopatické anafylaxi“.[14]
Potraviny
editovatAnafylaktický šok může být spuštěn mnoha potravinami a může k němu dojít i při první konzumaci těchto potravin.[10] Potraviny, které jsou běžnými spouštěcími faktory, se různí v závislosti na geografické poloze. V západních kulturách je převažující příčinou anafylaktického šoku požití burských oříšků, pšenice, ořechů, korýšů a měkkýšů, ryb, mléka a vajec či vystavení těmto potravinám.[3][5] Sezam je běžným spouštěcím faktorem na Středním východě, zatímco rýže a cizrna jsou častou příčinou anafylaktického šoku v Asii.[5] Závažné případy obvykle nastávají v důsledku požití alergenu,[10] u některých osob je ale prudká reakce vyvolána i pouhým kontaktem. Děti se mohou alergie v průběhu vývoje zbavit. 80 % dětí s anafylaktickou reakcí na mléko či vejce a 20 % dětí s prodělaným anafylaktickým šokem v důsledku požití burských oříšků je do 16 let věku schopno tyto potraviny tolerovat.[11]
Léky
editovatAnafylaktický šok může potenciálně způsobit každý lék. Mezi nejběžnější patří beta-laktamová antibiotika (například penicilin), aspirin a NSAID.[3][15]
Anafylaktická reakce na ostatní antibiotika je méně častá a reakce na NSAID závisí na typu činitele, což znamená, že pokud je osoba alergická na jeden typ léku NSAID, jiný typ obvykle toleruje.[15] Mezi další relativně běžné příčiny patří chemoterapie, vakcíny, protaminy a bylinné přípravky.[5][15] Některé léky (mimo jiné vankomycin, morfin, RTG kontrastní látky) způsobují anafylaktický šok přímo spuštěním degranulace mastocytů.[10]
Během anestézie jsou nejběžnějšími příčinami anafylaxe periferní myorelaxancia, antibiotika a latex.[16]
Četnost reakce na látku závisí částečně na četnosti jejího užití a částečně na jejích vnitřních charakteristikách.[17] Anafylaktická reakce na peniciliny nebo cefalosporiny se objevuje pouze po jejich navázání na proteiny v těle, přičemž některé látky se vážou snadněji než jiné.[4] Anafylaktická reakce na penicilin se projevuje v jednom ze 2 000 až 10 000 případů léčby, přičemž ke smrti dochází u méně než jednoho z 50 000 případů.[4] Anafylaktická reakce na aspirin a NSAID se objevuje přibližně u jedné osoby z 50 000.[4] Pokud je u osoby zaznamenána anafylaktická reakce na peniciliny, riziko reakce na cefalosporiny je vyšší, stále však menší než 1 : 1 000.[4] V minulosti užívané RTG kontrastní látky vyvolávaly reakci v 1 % případů, zatímco novější látky s nižší osmolaritou způsobují reakci pouze v 0,04 % případů.[17]
Jed
editovatU citlivých osob může anafylaktický šok vyvolat i jed bodavého a kousavého hmyzu, jako jsou například blanokřídlí (včely a vosy) nebo příslušníci podčeledi Triatominae (ploštice zákeřnice).[3][18] Předchozí reakce v rozsahu závažnějším než jen místní reakce v okolí bodnutí jsou pro příští anafylaktický šok rizikovým faktorem;[19][20] u poloviny úmrtí však k žádné předchozí rozsáhlejší reakci nedošlo.[21]
Rizikové faktory
editovatU osob s atopickými onemocněními, jako je například astma, ekzém nebo alergická rýma, existuje vysoké riziko anafylaktického šoku z potravin, latexu a RTG kontrastních látek, ne však z nitrožilně aplikovaných léků nebo bodnutí hmyzem.[5][10] Jistá studie prokázala, že 60 % dětí v minulosti trpělo atopickými onemocněními a že více než 90 % dětí, které zemřely na anafylaktický šok, mělo astma.[10] Vyšší riziko je prokázáno u osob s mastocytózou či u osob s vyšším socioekonomickým postavením.[5][10] Čím delší je doba od posledního vystavení rizikové látce, tím je riziko nižší.[4]
Mechanismus vzniku
editovatAnafylaktický šok je prudkou alergickou reakcí s rychlým nástupem postihující řadu orgánových soustav lidského těla.[1][22] Dochází k němu v důsledku uvolnění mediátorů zánětu a cytokinů z mastocytů a bazofilů, typicky v důsledku imunologické reakce.[22]
V rámci této imunitní reakce se imunoglobulin E (IgE) váže na antigen (cizí látka, která vyvolává alergickou reakci). Na antigen navázaný IgE poté aktivuje receptory FcεRI mastocytů a bazofilů. To vede k uvolnění mediátorů zánětu, jako je například histamin. Tyto mediátory následně zvyšují kontrakce hladkého svalstva průdušek, spustí vazodilataci, zvýší únik tekutin z cév a způsobí stlačení srdečního svalu.[4][22] Existuje rovněž imunologický mechanismus, který není založen na IgE, není však známo, zda se projevuje i u lidí.[22]
Anafylaktický šok může mít i neimunologické mechanismy – související s látkami, které přímo způsobují degranulaci mastocytů a bazofilů. Mezi takové činitele patří například kontrastní látky, opioidy, teplota (horko či chlad) a vibrace.[13][22]
Diagnóza
editovatAnafylaktický šok se liší od těžké alergické reakce selháním dechu (dušení) a/nebo oběhu (nízký krevní tlak). Pokud se v rámci minut/hodin po vystavení alergenu projeví kterýkoliv z následujících příznaků, hrozí rozvinutí anafylaktického šoku:[5]
- otoky pokožky nebo slizniční tkáně omezující dýchání
- dušnost způsobená stažením průdušek (obraz astmatického záchvatu)
- nízký krevní tlak způsobující mdlobu či trvalé bezvědomí
Tyto život ohrožující příznaky mohou být doprovázeny běžnými, nepříliš závažnými projevy alergie – kožní a slizniční vyrážky a/nebo trávicí příznaky (bolest břicha, zvracení, průjem).
Pro diagnostikování anafylaktického šoku v důsledku štípnutí hmyzem nebo požití léků mohou být užitečné krevní testy na tryptázu nebo histamin (uvolňovaný z mastocytů). Tyto testy však mají pouze omezené využití; je-li příčinou šoku požití potravin nebo má-li osoba normální krevní tlak,[5] diagnózu nemohou určit přesně.[11]
Klasifikace
editovatExistují tři hlavní klasifikace anafylaktického šoku. Anafylaktický šok je spojován se systémovou vazodilatací, jež má za následek nízký krevní tlak; ten je a priori o 30 % nižší než běžný krevní tlak pacienta nebo se pohybuje pod standardní hodnotou.[7] Bifázická anafylaxe je recidiva symptomů do 1–72 hodin bez dalšího vystavení organismu alergenu.[5] Údaje o četnosti se liší, některé studie uvádějí bifázickou anafylaxi až ve 20 % případů.[23] K recidivě obvykle dochází do 8 hodin.[10] Léčba probíhá stejným způsobem jako u anafylaktického šoku.[3] Pseudoanafylaktická reakce nebo anafylaktoidní reakce jsou typem anafylaxe, který nesouvisí s alergickou reakcí, nýbrž s přímou degranulací mastocytů.[10][24] Pojmem v současné době používaným Světovou alergologickou organizací[24] je anafylaxe vyvolaná neimunologickým mechanismem (non-immune anaphylaxis), přičemž platí doporučení starou terminologii nadále nepoužívat.[10]
Testy na alergie
editovatAlergologické testy mohou pomoci při určování spouštěcích faktorů. Intradermální kožní testy či epikutánní kožní testy jsou k dispozici pro některé potraviny a jedy.[11] Krevní testy zaměřené na konkrétní IgE mohou být užitečné při potvrzování alergií na mléko, vejce, burské oříšky, ořechy a ryby.[11] Kožní testy je možno využít i pro potvrzení alergie na penicilin, nikoli však na ostatní léky.[11] Neimunologické formy anafylaxe mohou být určeny pouze na základě anamnézy nebo vystavení dotyčnému alergenu, ne však kožními či krevními testy.[24]
Diferenciální diagnóza
editovatV některých případech může být obtížné odlišit anafylaktický šok od astmatu, synkopy a záchvatů paniky.[5] U astmatu se však obvykle neprojevuje svědění nebo gastrointestinální symptomy, pro synkopu je charakteristická spíše bledost než vyrážka a u záchvatu paniky sice dochází ke zčervenání, nikoli však ke kopřivce.[5] Mezi další podobně se projevující stavy patří otrava rybím masem a parazitární onemocnění hlístem Anisakis simplex.[10]
U osoby, která zemřela na následky anafylaktického šoku, může pitva ukázat „prázdné srdce“, což lze přičítat sníženému žilnímu návratu následkem vazodilatace a redistribuci intravaskulárního objemu z centrální do periferní komory.[25] Dalšími příznaky jsou otok hrtanu, eozinofilie plic, srdce a tkání a hypoperfuze myokardu.[26] Laboratorní nálezy mohou odhalit zvýšenou hladinu sériové tryptázy a celkově zvýšenou hladinu sérového IgE.[26]
Prevence
editovatLidem ohroženým anafylaxí se doporučuje vyhýbat se spouštěcím faktorům anafylaktického šoku. V případech, kdy to možné není, může být vhodnou volbou desenzibilizace. Imunoterapie využívající jedu blanokřídlých je u 80–90 % dospělých a u 98 % dětí účinná jako desenzibilizace proti alergiím na včely, vosy, sršně, vosy útočné a tzv. ohnivé mravence. Orální imunoterapie může být účinná při desenzibilizaci některých lidí na určité potraviny obsahující mléko, vejce, ořechy a burské oříšky; běžně se při ní ale vyskytují nežádoucí účinky. Desenzibilizace je rovněž možná u mnoha léků, většině lidí se však doporučuje, aby se dotyčné látce jednoduše vyhýbali. V případech alergické reakce na latex může být důležité vyhýbat se zkříženě reaktivním potravinám, jako jsou (mimo jiné) avokádo, banány a brambory.[5]
Osobám náchylným k anafylaktickému šoku se doporučuje mít připravený „alergický akční plán“; rodiče by rovněž měli informovat školu o alergii svého dítěte a o tom, jak v případě anafylaktického šoku postupovat.[27] Akční plán obvykle zahrnuje použití autoinjektoru s adrenalinem (viz obrázek níže), doporučení nosit identifikační náramek se zdravotními informacemi a rady o tom, jak se vyhýbat spouštěcím faktorům.[27] Imunoterapie je dostupná pro určité typy spouštěcích faktorů s cílem zabránit budoucím příhodám anafylaxe. Víceletá subkutánní desenzibilizace je účinná proti bodavému hmyzu, zatímco orální desenzibilizace funguje u mnoha druhů potravin.[3]
Léčba
editovatAnafylaktický šok je náhlá příhoda, která může vyžadovat resuscitační opatření, jako například udržení průchodnosti dýchacích cest, dodatečný přísun kyslíku, vysoký objem nitrožilních tekutin a bedlivé pozorování pacienta.[3] Podání adrenalinu je možné společně s antihistaminiky a steroidy často používanými jako doplňkové léčebné látky.[5] Nemocným se po návratu k normálu doporučuje zůstat v nemocnici na pozorování po dobu 2 až 24 hodin kvůli obavám z možné bifázické anafylaxe.[4][10][23][28]
Adrenalin
editovatAdrenalin (též epinefrin) je základním prostředkem léčby anafylaktického šoku bez absolutní kontraindikace jeho použití.[3] Při důvodném podezření na anafylaktický šok se doporučuje aplikovat roztok adrenalinu nitrosvalově do boku stehna. Pokud je reakce nedostatečná, je možné aplikaci injekcí opakovat každých 5 až 15 minut.[5] Druhá dávka je potřeba v 16 až 35 % případů,[10] více než dvě dávky jsou nutné jen ojediněle.[5] Intramuskulární způsob aplikace je preferován před subkutánním podáním, protože u toho může dojít k opožděnému vstřebávání.[29] Méně závažné nežádoucí účinky adrenalinu zahrnují třes, úzkost, bolesti hlavy a palpitace.[5]
Osoby užívající beta-blokátory mohou být vůči účinkům adrenalinu odolné.[10] Pokud je v takové situaci adrenalin neúčinný, lze nitrosvalově či nitrožilně podat glukagon, jehož mechanismus působení je na beta-blokátorech nezávislý.[10]
V nezbytném případě je možné podat adrenalin rovněž nitrožilně ve formě zředěného roztoku. Nitrožilní adrenalin má vyšší riziko arytmií a zřídka i infarktu myokardu.[30] Autoinjekční adrenalinové pero se používá k aplikaci léku obvykle ve dvou odlišných provedeních – (1) dávka pro dospělé či děti vážící více než 25 kg a (2) nižší dávka pro děti vážící od 10 do 25 kg.[31]
Doplňková léčba
editovatAčkoli jsou antihistaminika (H1 a H2) běžně používána a teoreticky považována za účinná, toto tvrzení není dostatečně podpořeno důkazy. Cochranova databáze v hodnocení z roku 2007 nenalezla žádné kvalitní studie, na jejichž základě by bylo možné vyslovit doporučení jejich použití v případech anafylaxe[32] a není jim ani přisuzována účinnost v případě edému a křečí dýchacích cest.[10] Kortikosteroidy nemají pravděpodobně na anafylaktický šok vliv, mohou však být aplikovány ve snaze o snížení rizika bifázické anafylaxe. Jejich profylaktická účinnost v těchto situacích je nejistá.[23] Nebulizovaný salbutamol může být účinný u křečí průduškového svalstva, které se nepodařilo vyřešit pomocí adrenalinu.[10] Methylenová modř se používá u osob, které nereagují na ostatní opatření, a to v důsledku jejího předpokládaného účinku na uvolnění hladkého svalstva.[10]
Prognóza
editovatU osob, u nichž je známa příčina anafylaktického šoku a jimž je poskytnuta okamžitá léčba, je prognóza dobrá.[33] To obecně platí i v případě neznámé příčiny, kdy jsou dostupné vhodné preventivní léky.[4] Pokud dojde k úmrtí, je tomu tak obvykle v důsledku respiračních (typicky asfyxie) nebo kardiovaskulárních příčin (šok),[10][22] přičemž úmrtím končí 0,7–20 % případů.[4][9] Jsou známy i případy úmrtí, ke kterým došlo v řádu minut.[5] Výsledky u cvičením vyvolané anafylaxe jsou obvykle dobré; čím jsou lidé starší, tím klesá četnost i závažnost těchto příhod.[14]
Epidemiologie
editovatČetnost výskytu anafylaktického šoku literárně odlišná, udává se je 4–5 osob na 100 000 osob ročně,[10] přičemž celoživotní riziko je 0,5–2%.[5] Zdá se, že tato čísla rostou – četnost výskytu v 80. letech 20. století byla přibližně 20 osob na 100 000 osob za rok, zatímco v 90. letech 20. století to bylo 50 osob na 100 000 osob za rok.[3] K navýšení dochází podle všeho zejména u anafylaktického šoku vyvolaného potravinami.[34] Riziko je největší u mladých lidí a u žen.[3][10]
V současné době vede anafylaktický šok k 500–1000 úmrtí ročně (2,4 osoby na milión osob) ve Spojených státech, k 20 úmrtím ročně ve Spojeném království (0,33 osob na milión osob) a k 15 úmrtím ročně v Austrálii (0,64 osob na milión osob).[10] Úmrtnost se mezi 70. lety 20. století a prvním desetiletím 21. století snížila.[35] V Austrálii umírají na následky anafylaktického šoku vyvolaného potravinami zejména ženy, zatímco u mužů jsou to hlavně následky anafylaktické reakce na bodnutí hmyzem.[10] K úmrtí dochází nejběžněji v důsledku anafylaktického šoku vyvolaného léky.[10]
Podle „hygienické hypotézy“ je nárůst alergií způsoben nedostatečným vystavením se infekčním činitelům, symbiotickým mikroorganismům (např. střevní flóře nebo probiotikům) a parazitům v raném dětství. Utlumením vývoje imunitního systému se zvyšuje náchylnost k alergickým onemocněním.[36]
Historie názvu anafylaxe
editovatVýraz „afylaxe“ poprvé použil Charles Richet v roce 1902, později však výraz změnil na „anafylaxe“ z důvodu lepší výslovnosti.[11] Za jeho práci o anafylaxi mu byla v roce 1913 udělena Nobelova cena za fyziologii a lékařství.[4] Samotný jev je však popisován již od starověku.[24] Výraz pochází z řečtiny, ze slov ἀνά ana, proti, a φύλαξις fylaxe, ochrana.[37]
Odkazy
editovatReference
editovat- ↑ a b Tintinalli, Judith E. Emergency Medicine: A Comprehensive Study Guide (Emergency Medicine (Tintinalli)). New York: McGraw-Hill Companies, 2010. ISBN 0-07-148480-9. S. 177–182.
- ↑ Oswalt ML, Kemp SF. Anaphylaxis: office management and prevention. Immunol Allergy Clin North Am. 2007, s. 177–91, vi. DOI 10.1016/j.iac.2007.03.004. PMID 17493497.
- ↑ a b c d e f g h i j k l Simons FE. Anaphylaxis: Recent advances in assessment and treatment. J. Allergy Clin. Immunol.. 2009, s. 625–36; quiz 637–8. Dostupné v archivu pořízeném dne 2013-06-27. DOI 10.1016/j.jaci.2009.08.025. PMID 19815109.
- ↑ a b c d e f g h i j k l m n o MARX, John. Rosen's emergency medicine: concepts and clinical practice 7th edition. Philadelphia, PA: Mosby/Elsevier, 2010. ISBN 978-0-323-05472-0. S. 15111528.
- ↑ a b c d e f g h i j k l m n o p q r s t u v SIMONS, FE, World Allergy, Organization. World Allergy Organization survey on global availability of essentials for the assessment and management of anaphylaxis by allergy-immunology specialists in health care settings.. Annals of allergy, asthma & immunology : official publication of the American College of Allergy, Asthma, & Immunology. 2010 May, s. 405–12. Dostupné v archivu pořízeném dne 2012-04-26. DOI 10.1016/j.anai.2010.01.023. PMID 20486330.
- ↑ a b c d Sampson HA, Muñoz-Furlong A, Campbell RL, et al.. Second symposium on the definition and management of anaphylaxis: summary report—Second National Institute of Allergy and Infectious Disease/Food Allergy and Anaphylaxis Network symposium. J. Allergy Clin. Immunol.. 2006, s. 391–7. DOI 10.1016/j.jaci.2005.12.1303. PMID 16461139.
- ↑ a b c LIMSUWAN, T, Demoly, P. Acute symptoms of drug hypersensitivity (urticaria, angioedema, anaphylaxis, anaphylactic shock).. The Medical clinics of North America. 2010 Jul, s. 691–710, x. Dostupné v archivu pořízeném dne 2012-04-26. DOI 10.1016/j.mcna.2010.03.007. PMID 20609858. Archivovaná kopie. smschile.cl [online]. [cit. 2014-01-10]. Dostupné v archivu pořízeném z originálu.
- ↑ a b c d e f BROWN, SG, Mullins, RJ, Gold, MS. Anaphylaxis: diagnosis and management.. The Medical journal of Australia. 2006 Sep 4, s. 283–9. PMID 16948628.
- ↑ a b c d e TRIGGIANI, M, Patella, V, Staiano, RI, Granata, F, Marone, G. Allergy and the cardiovascular system.. Clinical and experimental immunology. 2008 Sep, s. 7–11. Dostupné online. DOI 10.1111/j.1365-2249.2008.03714.x. PMID 18721322.
- ↑ a b c d e f g h i j k l m n o p q r s t u v w x y LEE, JK, Vadas, P. Anaphylaxis: mechanisms and management.. Clinical and experimental allergy : journal of the British Society for Allergy and Clinical Immunology. 2011 Jul, s. 923–38. DOI 10.1111/j.1365-2222.2011.03779.x. PMID 21668816.
- ↑ a b c d e f g BODEN, SR, Wesley Burks, A. Anaphylaxis: a history with emphasis on food allergy.. Immunological reviews. 2011 Jul, s. 247–57. DOI 10.1111/j.1600-065X.2011.01028.x. PMID 21682750.
- ↑ WORM, M. Epidemiology of anaphylaxis.. Chemical immunology and allergy. 2010, s. 12–21. DOI 10.1159/000315935. PMID 20519879.
- ↑ a b EDITORS, Marianne Gausche-Hill, Susan Fuchs, Loren Yamamoto,. The pediatric emergency medicine resource. Rev. 4. ed.. vyd. Sudbury, Mass.: Jones & Bartlett, 2007. Dostupné online. ISBN 978-0-7637-4414-4. S. 69.
- ↑ a b EDITOR, Mariana C. Castells,. Anaphylaxis and hypersensitivity reactions. New York: Humana Press, 2010. Dostupné online. ISBN 978-1-60327-950-5. S. 223.
- ↑ a b c VOLCHECK, Gerald W. Clinical allergy : diagnosis and management. Totowa, N.J.: Humana Press, 2009. Dostupné online. ISBN 978-1-58829-616-0. S. 442.
- ↑ DEWACHTER, P, Mouton-Faivre, C, Emala, CW. Anaphylaxis and anesthesia: controversies and new insights.. Anesthesiology. 2009 Nov, s. 1141–50. DOI 10.1097/ALN.0b013e3181bbd443. PMID 19858877.
- ↑ a b DRAIN, KL, Volcheck, GW. Preventing and managing drug-induced anaphylaxis.. Drug safety : an international journal of medical toxicology and drug experience. 2001, s. 843–53. PMID 11665871.
- ↑ KLOTZ, JH, Dorn, PL, Logan, JL, Stevens, L, Pinnas, JL, Schmidt, JO, Klotz, SA. "Kissing bugs": potential disease vectors and cause of anaphylaxis.. Clinical infectious diseases : an official publication of the Infectious Diseases Society of America. 2010 Jun 15, s. 1629–34. DOI 10.1086/652769. PMID 20462351.
- ↑ BILÒ, MB. Anaphylaxis caused by Hymenoptera stings: from epidemiology to treatment.. Allergy. 2011 Jul, s. 35–7. DOI 10.1111/j.1398-9995.2011.02630.x. PMID 21668850.
- ↑ COX, L, Larenas-Linnemann, D, Lockey, RF, Passalacqua, G. Speaking the same language: The World Allergy Organization Subcutaneous Immunotherapy Systemic Reaction Grading System.. The Journal of allergy and clinical immunology. 2010 Mar, s. 569–74, 574.e1-574.e7. DOI 10.1016/j.jaci.2009.10.060. PMID 20144472.
- ↑ BILÒ, BM, Bonifazi, F. Epidemiology of insect-venom anaphylaxis.. Current opinion in allergy and clinical immunology. 2008 Aug, s. 330–7. DOI 10.1097/ACI.0b013e32830638c5. PMID 18596590.
- ↑ a b c d e f KHAN, BQ, Kemp, SF. Pathophysiology of anaphylaxis.. Current opinion in allergy and clinical immunology. 2011 Aug, s. 319–25. DOI 10.1097/ACI.0b013e3283481ab6. PMID 21659865.
- ↑ a b c Lieberman P. Biphasic anaphylactic reactions. Ann. Allergy Asthma Immunol.. 2005, s. 217–26; quiz 226, 258. DOI 10.1016/S1081-1206(10)61217-3. PMID 16200811.
- ↑ a b c d RING, J, Behrendt, H, de Weck, A. History and classification of anaphylaxis.. Chemical immunology and allergy. 2010, s. 1–11. Dostupné online. DOI 10.1159/000315934. PMID 20519878.
- ↑ Anaphylaxis, Author: Stephen F Kemp, MD, FACP; Chief Editor: Michael A Kaliner, MD;http://emedicine.medscape.com/article/135065-overview#showall
- ↑ a b DA BROI, U, Moreschi, C. Post-mortem diagnosis of anaphylaxis: A difficult task in forensic medicine.. Forensic Science International. 2011 Jan 30, s. 1–5. DOI 10.1016/j.forsciint.2010.04.039. PMID 20684869.
- ↑ a b MARTELLI, A, Ghiglioni, D, Sarratud, T, Calcinai, E, Veehof, S, Terracciano, L, Fiocchi, A. Anaphylaxis in the emergency department: a paediatric perspective.. Current opinion in allergy and clinical immunology. 2008 Aug, s. 321–9. DOI 10.1097/ACI.0b013e328307a067. PMID 18596589.
- ↑ Emergency treatment of anaphylactic reactions – Guidelines for healthcare providers [online]. Resuscitation Council (UK), 2008 [cit. 2008-04-22]. Dostupné online.
- ↑ SIMONS, KJ, Simons, FE. Epinephrine and its use in anaphylaxis: current issues.. Current opinion in allergy and clinical immunology. 2010 Aug, s. 354–61. DOI 10.1097/ACI.0b013e32833bc670. PMID 20543673.
- ↑ MUELLER, UR. Cardiovascular disease and anaphylaxis.. Current opinion in allergy and clinical immunology. 2007 Aug, s. 337–41. DOI 10.1097/ACI.0b013e328259c328. PMID 17620826.
- ↑ SICHERER, SH, Simons, FE, Section on Allergy and Immunology, American Academy of, Pediatrics. Self-injectable epinephrine for first-aid management of anaphylaxis.. Pediatrics. 2007 Mar, s. 638–46. DOI 10.1542/peds.2006-3689. PMID 17332221.
- ↑ Sheikh A, Ten Broek V, Brown SG, Simons FE. H1-antihistamines for the treatment of anaphylaxis: Cochrane systematic review. Allergy. 2007, s. 830–7. DOI 10.1111/j.1398-9995.2007.01435.x. PMID 17620060.
- ↑ HARRIS, edited by Jeffrey, Weisman, Micheal S. Head and neck manifestations of systemic disease. London: Informa Healthcare, 2007. Dostupné online. ISBN 978-0-8493-4050-5. S. 325.
- ↑ KOPLIN, JJ, Martin, PE, Allen, KJ. An update on epidemiology of anaphylaxis in children and adults.. Current opinion in allergy and clinical immunology. 2011 Oct, s. 492–6. DOI 10.1097/ACI.0b013e32834a41a1. PMID 21760501.
- ↑ DEMAIN, JG, Minaei, AA, Tracy, JM. Anaphylaxis and insect allergy.. Current opinion in allergy and clinical immunology. 2010 Aug, s. 318–22. DOI 10.1097/ACI.0b013e32833a6c72. PMID 20543675.
- ↑ Strachan DP. Family size, infection and atopy: the first decade of the "hygiene hypothesis". Thorax. August 2000, roč. 55 Suppl 1, s. S2–10. Dostupné online. DOI 10.1136/thorax.55.suppl_1.S2. PMID 10943631.
- ↑ anaphylaxis [online]. merriam-webster.com [cit. 2009-11-21]. Dostupné online.
Související články
editovatExterní odkazy
editovat- Obrázky, zvuky či videa k tématu Anafylaktický šok na Wikimedia Commons
- Molekulární aspekty anafylaktických reakcí[nedostupný zdroj]
- http://www.csaki.cz/dokumenty/anafylaxe_pdf.pdf Archivováno 5. 3. 2016 na Wayback Machine.
Přečtěte si prosím pokyny pro využití článků o zdravotnictví.